Evaluation and Treatment of PericarditisA Systematic Review
JAMA. 2015;314(14):1498-1506.
◇疫学
欧米では80−90%が特発性とされていて、多くがウイルスによるもの。
悪性腫瘍5−10%、全身性炎症疾患または外傷2−7%、結核性4%、化膿性<1%
発展途上国では、結核性が多く予後が悪い。6ヶ月死亡率はHIVなしで25%、HIVありだと40%。
◇臨床所見
鋭い胸痛。座位や前傾で軽快する。
心膜摩擦音は1/3で聴取。
心嚢液貯留(約60%で認める)
予後因子:>38℃の発熱、亜急性、高度心嚢液貯留(>20mm)、心タンポナーデ、NSAID無効
上記の所見があれば、入院が必要。
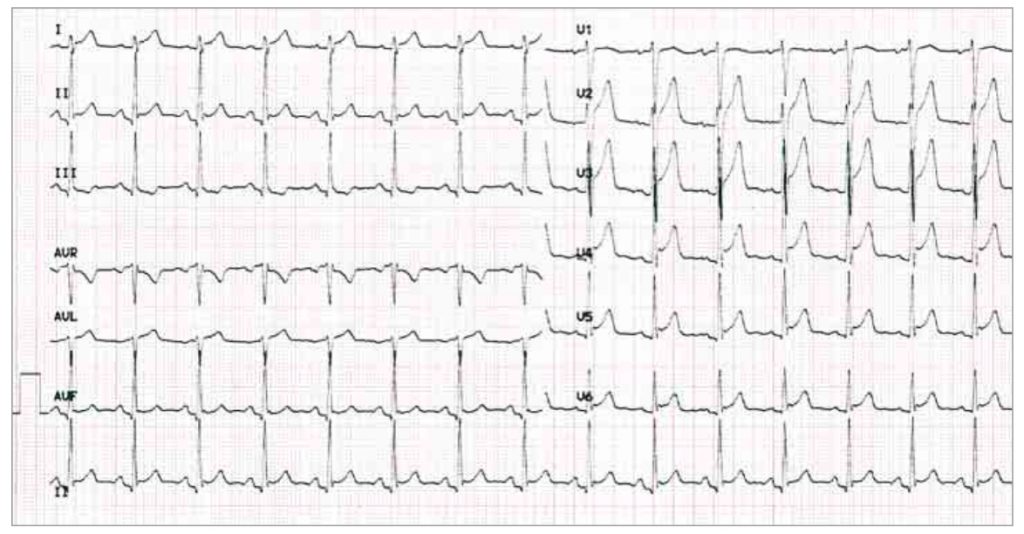
心電図では、広範囲なST上昇(>60%で認める)と、PR低下が特徴的。
◇診断
・診断基準

心嚢穿刺の適応は、高度な心嚢液貯留(>20mm)、心タンポナーデ、内科的治療抵抗性、細菌性や悪性腫瘍が疑われる場合。
◇特発性、ウイルス性、免疫介在性心膜炎の治療
・アスピリン、またはNSAIDs(イブプロフェン、インドメタシン)
内科的治療の中心
治療効果は、解熱、胸痛や心膜摩擦音の消失
・コルチコステロイド
以前は、第一選択と考えられていたが、罹患期間の延長や再発が多いことなど有害事象が多いことが明らかになった。
高容量プレドニゾン(1mg/kg/day)と低容量〜中等量プレドニゾン(0.2−0.5mg/kg/day)を比較した研究では、高容量プレドニゾンで重大な有害事象、再発、入院が有意に多かった(ハザード比3.61、95%CI:1.96−6.63)。
・コルヒチン
急性心膜炎、再発性心膜炎のいずれでも、NSAIDsにコルヒチンを併用することで、1週間後の寛解率が上昇し、再発が減少する(エビデンスレベルA)。
コルヒチンの最も多い有害事象は消化管症状で、特に下痢である(7−10%)。
投与量は体重で調整(>70kgなら0.5mgを1日2回、≦70kgなら0.5mgを1回)
・コルヒチンによる治療後の再発
確立された治療はない。
アザチオプリンや免疫グロブリン静注が試みられているがエビデンスは不十分。
◇予後
病態により異なる。
収縮性心膜炎は、以下のような確率で起こる。
特発性、ウイルス性で0.76/1000人年
膠原病、外傷で4.40/1000人年
悪性腫瘍で6.33/1000人年
結核性で31.65/1000人年
細菌性で52.74/1000人年
心膜炎に心筋炎が合併するのは20−30%。
トロポニンが上昇する。
心膜心筋炎389例、31ヶ月の観察では、3.5%で左室機能低下が残存したが、心不全はゼロ。13.0%で再発したが、その90%以上が心膜炎のみの再発で、心タンポナーデや収縮性心膜炎は1%未満だった。
再発した特発性心膜炎の予後は良い(230例、61ヶ月の観察で、心タンポナーデ3.5%、収縮性心膜炎や左室機能低下はなかった)。

